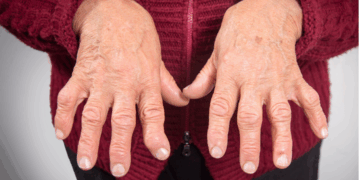
Cerca de 20% das pessoas com artrite reumatoide não chegam ao estágio de controle da doença em que as dores nas articulações são silenciadas. Pesquisadores estudam alternativas medicamentosas para vencer esse obstáculo.
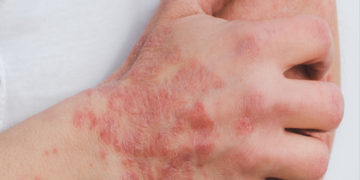
A artrite reumatoide (AR) é uma das doenças imunes mais comuns. Ainda não tem cura, mas o principal sintoma — dores nas articulações — pode ser controlado significativamente quando ocorre a remissão da doença. Para aumentar o número de pacientes que chegam ao estágio em que a AR é “silenciada” e conseguem ter a qualidade de vida maximizada, cientistas buscam estratégias distintas.
No 36º Congresso Brasileiro de Reumatologia, realizado na capital cearense, pesquisadores apresentaram alternativas farmacológicas que podem contribuir para esse objetivo.
O estágio de remissão da AR é frequente entre os pacientes, mas não se sabe por que alguns não conseguem chegar a esse estágio. “Acreditamos que isso ocorra devido a diferenças genéticas, mas ainda não temos esses dados. Com os tratamentos disponíveis, cada vez mais, conseguimos a remissão.
Hoje, quase 80% dos pacientes chegam a esse estágio. Então, nosso objetivo é voltado para os outros 20%”, explica ao Correio Eduardo Paiva, diretor científico da Sociedade Brasileira de Reumatologia (SBR) e professor da Universidade Federal do Paraná (UFPR).
O especialista ressalta que os avanços tecnológicos têm mudado o cenário de tratamento da AR nos últimos anos. “Antigamente, a nossa meta era deixar o paciente confortável com as medicações que tínhamos: o anti-inflamatório e os corticoides. Só que essas drogas não impediam a progressão da doença”, diz. “Hoje, as novas medicações geram a remissão, que não é a cura”, frisa.
Pacientes que conseguem realizar o tratamento precocemente têm mais chance de chegar a esse estágio de controle. Segundo especialistas, os medicamentos biológicos, uma classe de remédios projetados para atingir diretamente o alvo da doença, contribuem para aumentar o número de pacientes que alcançam a remissão.
“Os imunobiológicos, que foram um foco importante nesse congresso, se mostram o futuro do tratamento. Eles têm feito a diferença em um dos principais objetivos: reinserir o paciente na sociedade. Ajudá-lo a voltar para o trabalho, fazendo com que tenha mais qualidade de vida”, explica José Roberto Provença, reumatologista e presidente da SBR. “A artrite é difícil de tratar.
Então, novas moléculas e também a combinação de medicamentos podem contribuir muito para essa tarefa. Hoje, os remédios biológicos têm sido mais potentes e trazido esperança”, complementa Eduardo Paiva.
Francisca Martins da Silva, 56 anos, convive com a doença desde os 10 meses de idade. Graças ao tratamento, a artrite está em remissão há mais de cinco anos. “Meus indicadores seguem muito estáveis, e isso tudo, graças aos medicamentos. Mas claro que também realizei o tratamento corretamente, fiz tudo o que o médico me pedia”, conta.
A professora relata que, com a remissão, sua vida segue uma rotina extremamente tranquila. “Antes, o paciente não podia nem pensar em passar perto da academia. Hoje, sabemos que a atividade física faz até bem. Eu faço musculação e pilates, o que tem me ajudado muito.”
Para Francisca,a dedicação maior do paciente pode ajudar a aumentar as chances de controlar a doença. “Eu sigo tomando os remédios quando necessário e realizo exames periódicos. Acredito que isso ajude muito a chegar à estabilidade, que é algo que precisamos manter. Não podemos estabilizar e largar o tratamento depois da melhora.”
Esperança
Entre as drogas promissoras para ajudar quem não chegou ao estágio de Francisca está a upadacitinibe. Apresentada no congresso, a molécula foi projetada para inibir a enzima JAK1, que está relacionada a inflamação do corpo. Ao desativar a sua ação, reduz as inflamações da AR. A upadacitinibe foi recentemente aprovada nos Estados Unidos — aguarda-se a liberação para a comercialização no Brasil.
A droga foi testada em 4.400 pacientes, em cinco estudos. Após 26 semanas de tratamento, 48% dos voluntários tratados apenas com o medicamento, que é consumido de forma oral, e 41% dos tratados com upadacitinibe combinada com metotrexato (medicamento padrão usado na AR) alcançaram remissão clínica entre a 24ª e a 26ª sema-na. A taxa com placebo e metrotrexato foi de 9%. Apenas com metotrexato, 18%.
“Tivemos melhoras estatisticamente significativas nos resultados clínicos, e outro ponto extremamente positivo foi a alta segurança que o medicamento mostrou, algo essencial para pacientes com a artrite reumatoide”, destaca Josef Smolen, um dos autores do artigo com os resultados da pesquisa, publicado em junho na revista especializada The Lancet, e professor do Departamento de Medicina da Universidade de Viena.
Os pesquisadores ressaltam que os resultados de upadacitinibe são de extrema importância no cenário atual. “Mesmo tendo várias opções de tratamento, com distintos mecanismos de ação, muitos pacientes ainda não conseguiram alcançar a remissão clínica ou a baixa atividade da doença, que são as metas principais de tratamento da artrite reumatoide”, frisa, em comunicado, Roy Fleishmann, um dos autores do trabalho e pesquisador da Universidade do Texas, nos EUA.
Joana Darc Rodrigues, 35 anos, é uma das pacientes que anseiam por novos medicamentos. A técnica de enfermagem recebeu o diagnóstico aos 28 anos e, desde então, luta para conseguir amenizar a doença. “Já estou na quarta tentativa de medicamento e, mesmo com os imunobiológicos, ainda não tive a resposta que esperava”, conta.
Ela tem esperança de que surjam opções mais eficazes. “Seria muito bom, mas acho que ainda é difícil porque a reação do organismo de cada pessoa é distinta. Acredito que é por isso que ainda não temos algo que funcione para todas as pessoas. As pesquisas poderão ajudar nisso”, aposta.
Identificação complicada
Além do uso de medicamentos que podem ajudar os pacientes a chegarem à remissão, cientistas buscam entender melhor como identificar esse estágio da artrite reumatoide (AR) dentro dos consultórios. Segundo eles, é necessário levar em conta uma série de fatores. “Como definir se há artrite ou apenas uma sensibilização do paciente? Além dos exames físicos e laboratoriais, precisamos interpretar fatores como qualidade de sono e questão emocional. Apenas os dados de computador não são suficientes. É preciso ter uma certa sensibilidade para analisar os casos”, diz Eduardo Paiva, diretor científico da Sociedade Brasileira de Reumatologia (SBR).
Para Johannes Roth, pesquisador do Departamento de Pediatria da Universidade de Ottawa, entender a remissão é um desafio que exige pesquisa. Segundo o especialista, alguns estudos têm contribuído, principalmente no tratamento de crianças com artrites crônicas. “Ultimamente, temos contado com ferramentas de última geração que ajudam no nosso trabalho de identificar a remissão. Os ultrassons, por exemplo, permitem observar de forma mais detalhada as articulações dos mais jovens”, ilustra.
Roth conta que os métodos mudam de acordo com o especialista. Por isso a necessidade de investigar mais o tema, defende. “Temos muitas dúvidas quanto à classificação envolvida no diagnóstico da remissão. Vemos se até sete articulações doem e definimos como remissão, mas muitos médicos apontam, em outros estudos, números mais altos”, ilustra.
O cientista acredita que o avanço da pesquisa ajudará também na definição do melhor momento para a retirada da medicação. “Essa é outra dificuldade, pois fazemos isso basicamente como adivinhação. É quase um jogo de azar. Queremos uma base mais firme para tomar essas decisões clínicas”, explica.
Fonte: Correio Braziliense